| �@ |
|
 |
 |
| �@ |

�������K���a�̔��ǁE�i�s�Ɋ֗^���鐶���K���a�e�_
 �얞�i�ǁj�ɂ���
�얞�i�ǁj�ɂ���
�얞�i�ǁj�Ƃ́A�̎��b�̑�����Ԃ̂��Ƃł��B���b�ʂ̑��肪�ł��Ȃ��Ƃ��́A�̏d�ő�p���č����x���̂Ȃ��ꍇ���قƂ�ǂł��B�i�悭�^�����Ă��ċؓ��ʂ̑����ꍇ��A�^���ʂ��ɒ[�ɏ��Ȃ��ꍇ�́A���b�̗ʂƑ̏d�����ւ��Ȃ��ꍇ������܂��B�j�얞���ǂ����̔���ɂ́A��ʓI�ɑ̊i�w���iBMI�j���ǂ��g���܂��B���ߕ��̎���BMI=�̏d(kg)
���g��(m)���g��(m)�ł��B |

|
| ���b�זE�̓G�l���M�[�̒��������łȂ��A���܂��܂Ȑ������������������Ă��܂��B���A�a�⍂�����A������ӈُ�Ȃǂ̐����K���a�������N�����������o���Ă���̂ŁA�����̕a�C���������Ă���l�́A�̎��b�����炷�ƕa�C���ǂ��Ȃ�l�������̂ł��B�j���ɑ������Ȃ����o�������Ă���̂ɂ܂߂Ȃ��������b�^�́A�����̑��������Ɏ��b�����܂��Ă��邽�߁A�����K���a���������₷���ƌ����Ă��܂��B
|
|
|
 ���^�{���b�N�V���h���[���ɂ���
���^�{���b�N�V���h���[���ɂ���
�������A������ӈُ�A���A�a�Ȃǂ̐����K���a�́A��l�̊��҂���ɏd�ς��ċN���邱�Ƃ��������Ƃ��킩���Ă���A���ꂼ��̕a�Ԃ��y�����̂ł����Ă��A�d�ς��ċN���邱�Ƃɂ��A�S���ǃC�x���g�̔��ǂ������Ȃ邱�Ƃ��킩���Ă���܂��B�O�H�Ɖ^���s����w�i�ɔ얞����ՂɋN���邱�̂悤�ȕa�Ԃ����^�{���b�N�V���h���[���ƌĂ��悤�ɂȂ�܂����B
���̐f�f��Ƃ��Ă� |
| �� |
���o�����b�~�ς̃}�[�J�[�Ƃ��ăE�G�X�g���͌a�� |
| �@ |
�j��85cm�ȏ�
����90cm�ȏ�
|
| �� |
��L�̒��ŁA�ȉ���2�ȏ�̃��X�N��L����ꍇ�����^�{���b�N�V���h���[���Ɛf�f���܂��B |
| 1�A |
���������b���ǁi150mg/dl�j����HDL�i40mg/dl�����j�̂����ꂩ�A���͗��� |
| 2�A |
�������l�i���k��130mmHg�ȏォ�g����85mmHg�ȏ�̂����ꂩ�A���͗����j |
| 3�A |
�������@�@������110mg/dl
|
|
|
|
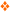 �������ɂ���
�������ɂ���
�����������I�ɍ������Ƃ��������ƌ����܂��B���{�������w��ł͍��������y�ǂ���d�ǂ̂R�i�K�ɕ����Ă��܂��B����ɍ������Ɛ��파���̊ԂɁA���퍂�l�������ݒ肳��Ă���A�\�h�̂��߂ɒ��ӂ��܂��傤�Ƃ����i�K�ł��B
2004�N�̓��{�������w��ɂ����āA����̕���A���A�a�A�t��Q�������������̍~���ڕW����߂ɐݒ肳���ȂǁA��茵�d�ȍ~�����K�v�ł��邱�Ƃ��m�F����܂����B |
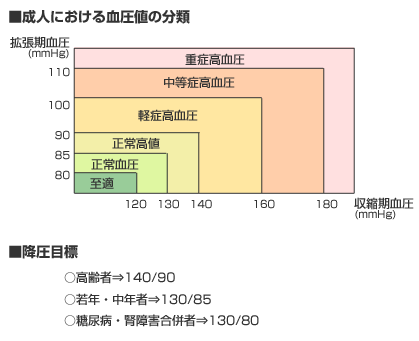 |
< �����̓����ϓ��ɂ��� >
��ʂɌ����͒��N�����Ƃ�����㏸���n�߁A���Ԋ������ɍ����A�A�Q�ƂƂ��ɉ��~���A��Ԑ������ɒႢ�Ƃ����̂���{�p�^�[���ł��B�Ƃ��낪���ɂ͖�Ԃ������������炸�����܂ō����܂܂�������A��Ԃɉ������Ă��N���Ɠ����ɋ}���ɏオ�����肷��l�����܂�(����������)�B�]������S�؍[�ǂ͑����ɑ������Ă���A�����̌����㏸���֗^���Ă���Ƃ����Ă��܂��B
�������̐f�f�́A�a�@�̊O���ł����ɍ��|���Ĉ��Âɂ��ď�r�ő��肵��������p���܂��B����𐏎������Ƃ����܂��B�������a�@�ł̑���̎��̂ݍ����l(���ߍ�����)�������A�ނ���ƒ�ő����������i�ƒ댌���j���Q�l�Ɏ��Â������ق��������̂ł͂Ȃ����Ƃ������Ă���܂��B
�������C�ɂȂ�l�́A�ƒ댌�������܂߂Ƀ`�F�b�N����A�����ϓ��̃p�^�[����A�G�߂ɂ��ϓ����`�F�b�N����邱�Ƃ������߂��܂��B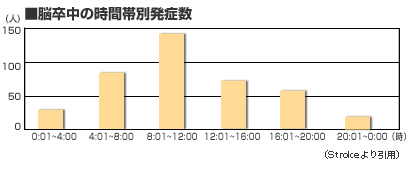
|
|
|
| �E |
TC�F���R���X�e���[���ALDL-C�F���ʃR���X�e���[���A
HDL-C�F�P�ʃR���X�e���[���ATG�F�������b |
| �E |
�����������Ƃ͋��S�ǁA�S�؍[�ǂ̂��� |
| �E |
LDL-C�ȊO�̎�v���댯���q�Ƃ��ẮA����(�j��45�Έȏ�A����55�Έȏ�)�A�������A���A�a(�ϓ��\�ُ���܂�)�A�i���A�����������̉Ƒ����A��HDL(40�ȉ�) |
| �E |
���A�a������Α��Ɋ댯���q���Ȃ��Ă��J�e�S���[�V�����Ƃ��� |
| �E |
�]�[�ǁA�ǐ������d���ǂ�����J�e�S���[�V�����Ƃ��� |
|
|
 ���A�_���ǂɂ��� ���A�_���ǂɂ���
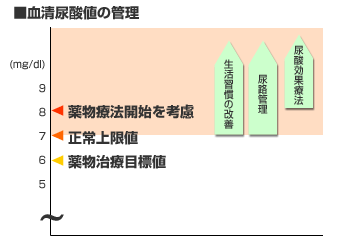
�����A�_�l��7������Ԃ����A�_���ǂƂ����܂��B���Ƃ��Ƃ̑̎�����A�_�l�������������̂��̂�����A����ɐH�߂�����݂����A�얞��^���s���Ȃǂ���������������Ă���ꍇ�������ł��B���̑��A�����̕a�C(���t�̕a�C���ᇂȂ�)���(���A�܂Ȃ�)�̕���p�ŋN������̂��̂�����܂��B
���A�_���ǂ���u����ƒɕ������A�H���A����ɓ����d���̌����ƂȂ�A�S�؍[�ǂ�]�[�ǂ̌����̈�ɂ��Ȃ�܂��B
7�ȏ�ł͔얞�̐�����A���R�[�������Ȃǂ̐����K���̉��P���K�v�ł���A8����ƔA�_�~����ɂ�鎡�Â�K�v�Ƃ��܂��B���Â̖ڕW��6�ȉ��ł��i�U�|�V�|�W�̃��[���j�B
|
|
|
 ���������ċz�nj�Q�ɂ��� ���������ċz�nj�Q�ɂ���
���������ċz�͒P�ɒ��Ԃ̖��C�Ɋ֗^���邾���łȂ��A�����K���a�̌����̂ЂƂł��邱�Ƃ��킩���Ă��܂����B��_�f���ǂ��J��Ԃ���邱�Ƃɂ��A�����_�o���h�����ꂽ��A�C���X������R�������傷�邱�ƂȂǂ������̂悤�ł��B���l��2-4�����늳���Ă���Ƃ̃f�[�^������܂��B�����K���a�̕��́A���������ċz�������ɂȂ��ĂȂ����������Ă݂邱�Ƃ��K�v�ł��B
|
|
|
|
|
�@ |



